Pie Diabético: Más Allá de la Úlcera. Prevención y Tratamiento Quirúrgico.
Introducción
Las
lesiones
en
el
pie
constituyen
una
de
las
mayores
causas
de
morbilidad
e
incapacidad
en
las
personas
con
diabetes. Representan
la
causa
más
frecuente
de
ingreso
hospitalario
en
dicho
grupo. se
trata
de
una
estancia
hospitalaria
prolongada
y
recurrente,
y
en
ocasiones
se
precisa
la
amputación
del
miembro. Este
hecho
origina
un
coste
social
y
económico
elevado
y
una
disminución
de
la
calidad
de
vida
de
los
pacientes.
Entre
el
40
y
el
70%
de
las
amputaciones
de
miembros
inferiores
(AMI)
ocurren
en
la
población
diabética,
y
hasta
en
el
85%
de
los
casos
el
factor
desencadenante
es
la
úlcera, asociada
a
infección
y
gangrena. .
La
incidencia
de
un
nuevo
episodio
tras
una
amputación
ronda
en
torno
al
50%
a
los
5
años. La prevalencia global de la enfermedad del pie
diabético se estima alrededor del 6%.
Antecedentes
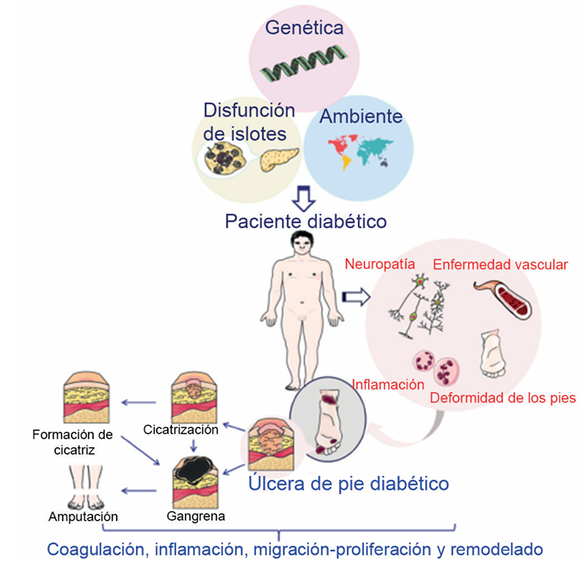
El pie diabético es una complicación crónica de
la diabetes que consiste en lesiones en los tejidos
profundos de las extremidades inferiores asocia
das con trastornos neurológicos y enfermedad
vascular periférica. Es un importante problema
médico, social y económico en todo el mundo,
sobre todo en países de bajos recursos y se
considera una emergencia sanitaria.
La amputación en personas con diabetes es 10
a 20 veces más frecuente en comparación con
la de las personas no diabéticas. Se estima que
aproximadamente del 15 al 25% de los pacien
tes con diabetes mellitus padecen pie diabético
durante el curso de su enfermedad,7 de éstos,
entre el 15 y el 20% sufrirá amputación, hasta
un 84% de ellas están precedidas por una úlcera
crónica y hasta dos tercios sufrirán una segunda
amputación en el transcurso de un año.
Esto
lleva a discapacidad y mortalidad prematura con reducción de la calidad de vida de las personas.
El pie diabético es una de las causas más
frecuentes de hospitalización en las personas con diabetes mellitus y la principal causa de
amputaciones no traumáticas en México.
Aspectos fisiopatológicos y clínicos
La neuropatía y la enfermedad arterial oclusiva son los principales
mecanismos en la fisiopatología del pie diabético. a ellos se agrega un traumatismo continuo
en un pie deformado por los cambios secundarios a la neuropatía que al final condiciona
la aparición de una lesión o úlceras diabéticas
que se complican por un proceso infeccioso.
Principales factores de ulceración
Factores de riesgo para el desarrollo del pie diabético
Manifestaciones clínicas
Neuropatía diabética
La
forma
más
frecuente
de
polineuropatía
diabética
(PND)
es
la
polineuropatía
distal
simétrica
o sensitivo motora crónica14,15,
asintomática
en
aproximadamente
un
85%
de
los
pacientes.
Puede
iniciarse
con
la
aparición
de
una
úlcera
en
el
pie,
si
no
se
diagnostica
de
forma
temprana
y
se
instauran
medidas
de
prevención
primaria.
Alteraciones biomecánicas
En
casos
extremos
se
puede
originar
la
artropatía
de
Charcot,
caracterizada
por
la
aparición
de
fracturas
y
subluxaciones
tras
peque˜ nos
traumatismos
(generalmente
los
ocasionados
por
la
alte
ración
de
la
marcha
unida
a
la
pérdida
de
sensibilidad
de
la
PND),
lo
que
ocasiona
mayores
deformidades,
favoreciendo
así
la
producción
de
nuevas
fracturas
y
de
ulceraciones
en
los
pies.
Se
ha
estimado
una
incidencia
de
ulceración
de
hasta
el
17%
anual.
Enfermedad vascular periférica
Es
una
manifestación
del
proceso
aterosclerótico
en
el
sistema
arterial
de
los
miembros
inferiores
que
da
lugar
a
una
disminución
del
riego
sanguíneo
y,
en
el
peor
de
los
casos,
a
isquemia.
Se
asocia
a
la
presencia
de
afectación
macrovascular
en
otras
localizaciones
y
a
un
mayor
riesgo
de
desarrollar
enfermedad
cerebrovascular
e
infarto
agudo
de
miocardio
(20%
a
los
5
años).
Clasificación
Diagnóstico
Todos los pacientes con diabetes deben ser examinados para identificar el riesgo de ulceración del
pie. Los pies deben inspeccionarse visualmente en
cada visita de rutina para identificar problemas con
el cuidado de las uñas, con el calzado (que no calce
bien y que produzca barotrauma), infecciones fúngicas y formación de callos, que pueden provocar
problemas más graves en los pies. Debe realizarse un
examen anual completo de los pies en pacientes con
diabetes para identificar factores de riesgo predictivos de úlceras y de amputaciones.
Los pacientes con una úlcera en el pie existen
te o con factores de riesgo de ulceración en el pie
(por ejemplo, ulceración previa en el pie, neuropatía, deformidad en el pie o enfermedad vascular periférica) deben ser derivados a un especialista en cuidado
de los pies.
Evaluación de los pies
El examen completo anual de los pies puede
realizarse en el entorno de Atención Primaria y debe
incluir la inspección, la evaluación de los pulsos
de los pies y la prueba de pérdida de la sensación
protectora. La presencia de eritema, calor o fisuras
puede indicar áreas de tejido dañado. Los pacientes
con evidencia de una úlcera existente requieren una
evaluación adicional.
También deben evaluarse las deformidades óseas,
la movilidad articular y la marcha y el equilibrio. La
evaluación puede revelar varias anomalías que resultan de la neuropatía diabética, como los dedos en
garra y la artropatía de Charcot (también llamada
artropatía neuropática diabética).
La neuropatía motora crónica a menudo afecta a los pequeños músculos intrínsecos de los pies, de modo que la acción
de los músculos más grandes en el compartimento
tibial anterior no tiene oposición. Esto conduce a la
subluxación de las articulaciones interfalángicas-metatarsianas proximales, lo que da como resultado una
apariencia de dedo en garra. Una consecuencia de
esta anormalidad es el aumento de la presión sobre
las cabezas de los metatarsianos, que son un sitio
común de desarrollo de úlceras.
Evaluación de la pérdida de sensación protectora (neuropatía)
Es necesario probar la pérdida de la sensación
protectora con un monofilamento Semmes-Weinstein 5.07 (10 g) más cualquiera de los siguientes:
vibración con un diapasón de 128 Hz o un biotesiómetro, sensación de pinchazo y reflejos del tobillo.
En la tabla IV se observan las características de las
distintas pruebas.
Pruebas de imagen
Las radiografías simples pueden detectar deformidades estructurales del pie, gas en tejidos blandos y
cuerpos extraños, así como osteomielitis. Sin embargo, los cambios radiológicos ocurren tarde en el curso de la osteomielitis y las radiografías negativas no
la excluyen. Las técnicas de formación de imágenes
más sensibles que se han utilizado incluyen imágenes óseas con radionúclidos, imágenes por resonancia magnética e imágenes con leucocitos marcados
con indio.
Tratamiento quirúrgico
El objetivo de la selección del nivel de amputación debe ser buscar el nivel de amputación más distal posible, que garantice cicatrización y permita la rehabilitación en el menor tiempo posible con el menor costo de energía.
La amputación transmetatarsiana consiste en la resección total de falanges y epífi sis distales de los metatarsianos (1 a 2 cm en un punto más proximal que la incisión practicada en piel); colgajo plantar más largo que el dorsal; y despegamiento de la parte plantar del colgajo de los metatarsianos.
La amputación de Lisfranc (tarso metatarsiana) y la de
Chopart (mediotarsiana) pueden dar lugar a problemas para caminar, ya que hay una pérdida de apoyo y empuje de despegue, además de causar una acusada deformidad en equinovaro que puede evitarse con tenotomía del tendón de Aquiles.
En la amputación de Syme, el nivel disección ósea se efectúa en la tibia y peroné distales, a unos 0.6 cm proximales a la articulación del tobillo en un plano central. Las dos causas más frecuentes de fracaso del muñón en esta amputación se deben al desplazamiento posterior de la almohadilla del talón y la necrosis cutánea.